消化器疾患
逆流性食道炎
はじめに
原因及び主なリスク要因
食道括約筋の機能低下
食道と胃のつなぎ目の筋肉が弱くなり、胃酸が逆流しやすくなります。
胃酸の過剰分泌
胃酸が過剰に分泌されると、食道に逆流します。
食道裂孔ヘルニア
胃が胸腔内に入り込み、食道裂孔という穴を通して胸腔内に入り込んでいる状態です。
腹圧の上昇
肥満や妊娠などによって腹圧が上昇すると、胃酸が逆流しやすくなります。
その他
予防法
内視鏡検査
治療法
生活習慣の改善
内服薬治療
胃酸分泌抑制薬
外科的治療
逆流性食道炎は、多くの人がかかる頻度の高い病気です。
しかし、適切な治療を受けることで、症状を改善し快適な生活を送ることも可能です。
症状がある場合は、早めの受診をおすすめします。
お問い合わせ
逆流性食道炎に関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
食道がん
はじめに
食道がんは、食道の粘膜にできるがんのことです。
食道は、口と胃をつなぐ管状の臓器です。
一般的に食道がんは、男性に多く、60〜70歳代に好発するといわれています。
代表的な症状
- 嚥下困難
- 呑酸(どんさん)
- 胸痛
- 背部痛
- 体重減少
- 咳
- 嗄声
- 悪心
- 嘔吐
原因及び主なリスク要因
- 喫煙
- アルコールを多く飲む
- 熱い食べ物や飲み物をよく飲む
- 逆流性食道炎がある
- バレット食道がある
- 男性
- 高齢者
診断
- 上部消化管内視鏡検査
食道の状態を直接観察 - 組織検査
細胞を取って検査
治療法
- 内視鏡治療
- 外科手術
- 放射線治療
- 化学療法
食道がんは、症状が出た時には進行していることが多いので、早期発見・早期治療が重要です。
症状がある場合は、早めに受診しましょう。
お問い合わせ
食道がんに関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
胃がん
はじめに
胃がんは、現代医療においても依然として多くの患者さんを抱える深刻な病気です。
早期発見・早期治療が重要ですが、初期症状は現れにくいため、定期的な検査を受けることが大切です。
代表的な症状
胃がんの初期症状は、ほとんどありません。 進行するにつれて、以下の症状が現れることがあります。
- 胸焼け
- 胃の痛み
- 吐き気・げっぷ
- 早期満腹感
- 食欲低下
- 体重減少
- 貧血
- 疲労
※これらの症状は他の病気でも見られるため、症状だけで胃がんとは断定できません。
原因
胃がんの主な原因は、ピロリ菌感染です。
ピロリ菌は、胃の中に住む細菌で、胃炎や十二指腸潰瘍の原因にもなります。
ピロリ菌に感染すると、胃粘膜が炎症を起こし慢性的に刺激を受け続けることで、がん化するリスクが高くなります。
その他にも、以下の要因が胃がんのリスクを高めることが分かっています。
- 喫煙習慣
- 食塩の過剰摂取
- 過度の飲酒・高脂肪
- 高カロリーな食生活
- 野菜・果物の不足
- 塩分の高い食事
検査・診断
胃がんの検査には、以下のものがあります。
血液検査
血液検査では、胃がんの腫瘍マーカーや肝機能、腎機能などを調べます。
上部消化管内視鏡検査
上部消化管内視鏡検査は、胃の中を直接観察する方法です。胃がんの有無を確認したり、組織を採取して病理検査を行うことができます。
造影CT検査
造影CT検査は、ヨード造影剤を注射して体内を撮影する方法です。胃がんの浸潤や転移の程度を調べることができます。
造影CT検査で転移の評価が難しい場合、PET検査を追加で行う場合もあります。
病期とそれに応じた治療法
胃がんは、進行度によって4つの病期に分類されます。

胃癌取扱い規約第15版より引用
胃がんの治療法は、病期や状態によって異なります。
ステージIA
最も早期の胃がんで、リンパ節への転移がない場合です。
内視鏡的治療が適応されます。
内視鏡的治療には、EMR、ESDなどがあります。
特にESDは、2006年4月に保険適応となってから標準的な治療として、数多く行われております。
ステージIB
リンパ節への転移が認められる場合です。病巣がある胃とリンパ節を取り除くことで治すことができ、この手術を腹腔鏡手術で行うケースが増えています。
また最近では、ロボット支援手術も頻繁に行われるようになってきています。
ステージII以降
ステージII以降になると、開腹手術または腹腔鏡下手術に加えて、化学療法や放射線療法などの追加療法が必要となる場合があります。
分子標的薬・免疫チェックポイント阻害剤
近年、分子標的薬や免疫チェックポイント阻害剤などの新しい抗がん剤が開発されており、治療の中心になってきています。
その他
胃がんの治療には、上記以外にもさまざまな方法があります。
患者さんの状態に合った治療法を選択することが大切です。
治療法は病期だけではなく、年齢・体力・全身状態・生活の質(QOL)などを考慮して決定します。
早期発見·早期治療のために
胃がんは早期発見・早期治療がとても重要です。
定期的な検診を受け、早期発見・早期治療を目指しましょう。
当院では、内視鏡専門医による苦痛の少ない胃カメラを行っております。
検査希望の方はお気軽にご相談ください。
お問い合わせ
胃がんに関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
大腸がん
はじめに
大腸がんは、日本人に最も多いがんであり、近年その罹患率と死亡率が上昇しています。初期段階では症状がほとんどないため、早期発見が難しいという特徴がありますが、早期発見・早期治療できれば、完治の可能性は高くなります。
代表的な症状
大腸がんの初期段階では、自覚症状がないことが多く、 進行するにつれて以下のような症状が現れることがあります。
- 便の形状や排便習慣の変化(下痢や便秘)
- 血便や黒色便
- 腹痛や腹部不快感
- 体重減少や貧血
これらの症状がみられる場合は、早めに医療機関を受診することが大切です。
原因
大腸がんの正確な原因は明らかになっていませんが、以下のような要因が関与していると考えられています。
- 加齢
- 家族歴
- 大腸ポリープの存在
- 炎症性腸疾患(潰瘍性大腸炎やクローン病)
- 不健康な生活習慣
(喫煙、過度の飲酒、高脂肪食、運動不足)
検査・診断
大腸がんの診断には、以下のような検査が行われます。
便潜血検査
便に血液が混入していないかどうかを調べる検査です。
大腸内視鏡検査
大腸の内側を直接観察する検査です。
大腸がんの診断、治療に最も重要な検査です。
注腸X線検査
大腸にバリウムという造影剤を注入して、X線で撮影する検査です。
大腸内視鏡検査が困難な場合などに用いられます。
CT検査やMRI検査
大腸がんの広がりやリンパ節転移などを評価するために用いられます。
大腸がんの診断
大腸がんの診断は、主に大腸内視鏡検査で行われます。
がんの広がりを評価するために、CT検査やMRI検査が行われることもあります。
大腸がんのステージは、がんの深達度、リンパ節転移、遠隔転移の有無によって決定されます。
病期とそれに応じた治療法
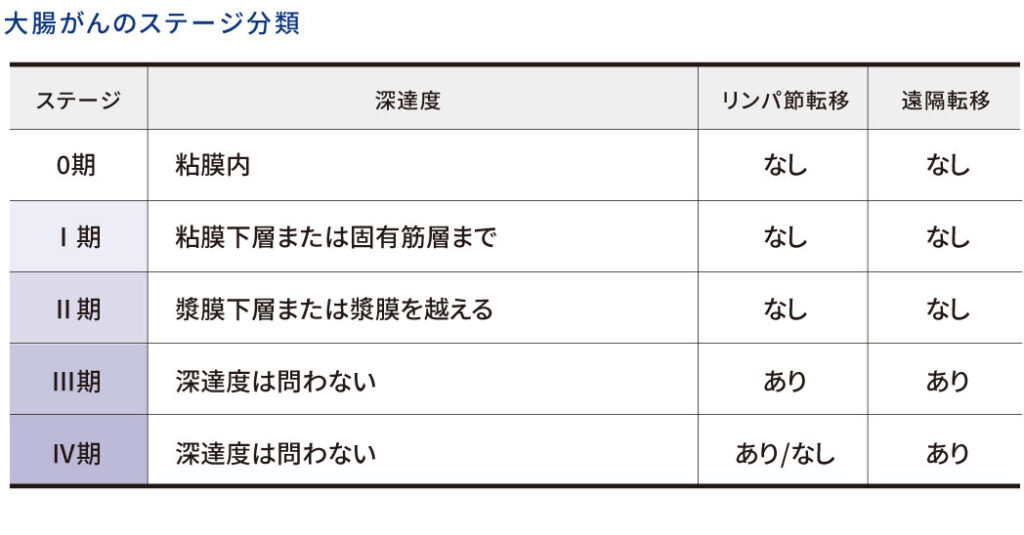
大腸癌取扱い規約第9版より引用、改変
大腸がんの治療は、がんのステージや患者さんの全身状態によって決定されます。
主な治療法は以下の通りです。
内視鏡治療
切除方法は、病変の大きさや形、進行度などによって決定されます。主に行われる方法は以下の3つです。
- ポリペクトミー
属製の輪(スネア)を病変にかけ、電気焼灼によって切除する方法です。
有茎性(キノコ型のポリープ)や比較的小さなポリープに適しています。 - 内視鏡的粘膜切除術(EMR)
ポリープの下に生理食塩水を注入して全体を盛り上げた後、スネアによる電気焼灼によって切除する方法です。
ある程度の大きさの病変にも対応できます。 - 内視鏡的粘膜下層剥離術(ESD)
内視鏡専用の電気メスを用いて、粘膜と粘膜下層を丁寧に剥離しながら病変を切除する方法です。
EMRよりも大きな病変や、粘膜下層まで進行した病変に適しています。
切除に時間を要すること、穿孔等のリスクに注意が必要であることから、入院の上、大学病院などの高度医療機関で行われます。
手術療法
がんを切除する根治的手術が基本となります。
化学療法
手術前後に行われることがあり、再発リスクを減らしたり、転移がんを制御したりすることを目的とします。
また、手術で根治が望めない進行がんの治療としても行われます。
分子標的薬
がんの特定の分子を標的とする薬剤で、進行がんや再発がんの治療に用いられます。
化学療法と組み合わせて行われる場合が多いです。
放射線療法
肛門近傍にできる一部の直腸がんや、出血や疼痛の緩和のために行われることがあります。
予防
大腸がんは、生活習慣の改善によって予防可能な場合があります。
バランスの良い食事を心がける
野菜、果物、食物繊維を多く摂取し、高脂肪、高カロリーの食事を控えましょう。
適度な運動をする
週に3〜5回、30分程度の運動をしましょう。
禁煙する
喫煙は、大腸がんのリスクを高めます。
節度ある飲酒を心がける
過度の飲酒は、大腸がんのリスクを高めます。
定期的な検診を受ける
40歳以上の人は、1年に1回の便検査が推奨されています。
また、2020年の日本消化器内視鏡学会のガイドラインによれば、昨年大腸内視鏡検査を受け今年も受ける必要がある方は以下の方々です。
- 大腸がんの内視鏡治療・外科治療を行った方
- 10個以上のポリープ(腺腫)を切除した方
- 20㎜以上の大きなポリープ(腺腫)の内視鏡治療を行った方
大腸検査についてお悩みの方は、当院にご相談ください。
当院では、内視鏡専門医が内視鏡検査、大腸ポリープの内視鏡治療を行います。
鎮静剤を使用し、眠った状態で検査することも可能です。
また、精密検査が必要な場合や進行がんが見つかった場合は、責任を持って大学病院等の高度医療機関にご紹介させていただきます。
お問い合わせ
大腸がんに関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
ヘリコバクター・ピロリ菌感染症
はじめに
ヘリコバクター・ピロリ菌感染症は、胃の粘膜にヘリコバクター・ピロリ菌が感染して起こる病気です。ヘリコバクター・ピロリ菌は、胃酸の中でアメーバなども生きられる細菌として知られています。
代表的な症状
- 無症状(多くの場合、症状がありません)
- 胃痛
- 胃もたれ
ピロリ菌感染と胃潰瘍・十二指腸潰瘍
ピロリ菌感染は、胃潰瘍や十二指腸潰瘍の発症リスクを高めます。
胃潰瘍や十二指腸潰瘍は、ピロリ菌が胃の粘膜を傷つけ、炎症を起こすために発症します。
ピロリ菌感染と胃がん
ピロリ菌感染は、胃がんの発症リスクを高めます。
また胃がんのほとんど(80〜90%以上)は、ピロリ菌感染が原因とされています。
胃がんは、ピロリ菌感染によって引き起こされる炎症や、胃粘膜の萎縮などが原因で起こると考えられています。
診断
ピロリ菌感染症の検査方法には2種類あり、胃カメラを使う方法と使わない方法があります。
胃カメラを使う方法
メリット
- 精度が高い
- 他に病変がないか確認できる
デメリット
- 侵襲的な検査である
- 検査後にのどが痛くなったり、吐き気を感じたりする可能性がある
- 検査費用が高くなる
検査方法
- 胃カメラを挿入して胃を観察する
- 生検鉗子で胃粘膜を採取する
- 迅速ウレアーゼ試験や鏡検法、培養法で感染の有無を確認する
胃カメラを使わない方法
メリット
- 侵襲が少ない
- 検査費用が胃カメラを用いるものと比較し安価
デメリット
- 精度がやや低い
検査方法
血液検査
血液中の抗体価を測定する
便検査
尿中の抗原価を測定する
尿素呼気試験
呼気中の二酸化炭素量を測定する
当院では、基本的に胃カメラを使わない方法でピロリ菌の感染診断を行います。
また結果が偽陰性となり、感染が否定できない場合は再検査となり、追加で他の検査方法を行う場合もあります。
治療法
ピロリ菌感染症が確定した方は、除菌療法を受けることで、胃がんや胃十二指腸潰瘍などのリスクを大幅に減らすことができます。
一次除菌療法
当クリニックでは、以下の3種類の薬を組み合わせて7日間服用する治療を実施しています。
- 胃酸の分泌を抑える薬
- 抗菌薬 2種類
治療の流れ
- 7日間の服用
- 8週間後の検査で除菌成功を確認
二次除菌療法
1回目の除菌療法でピロリ菌が除菌できなかった場合は、別の抗菌薬を用いた二次除菌療法を行います。
注意が必要な方
- 服用前に医師に相談が必要な方
- 薬物アレルギーのある方
- ペニシリンアレルギーなど、抗菌薬の副作用経験のある方
- 重篤な病気を持っている方
服用中の注意点
- 薬を必ず指示通り服用する
- 二次除菌療法中は禁酒する
- 下痢や味覚異常などの副作用は、医師または薬剤師に相談する
お問い合わせ
ヘリコバクター・ピロリ菌感染症に関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
胃十二指腸潰瘍
代表的な症状
- みぞおちの痛み
- 吐き気
- 嘔吐
- 吐血・黒色便
- 無症状
原因
ヘリコバクター・ピロリ菌感染
ピロリ菌は胃に住む細菌で、約半数の日本人が感染しています。
ピロリ菌は胃粘膜に炎症を起こし、慢性胃炎や胃潰瘍・十二指腸潰瘍、胃がんなどの原因となります。
薬物性潰瘍
非ステロイド性抗炎症薬(NSAIDs)は、痛みや炎症を抑える効果がある薬です。
しかし、胃粘膜の保護をするプロスタグランジンという生理活性物質の合成を抑制してしまうために、粘膜の防御作用が低下し潰瘍を起こしやすくなります。
ストレス
ストレスは、胃酸分泌を促進したり胃粘膜の血流を低下させたりして、潰瘍発生のリスクを高めます。
食生活の乱れ
不規則な食事、早食、偏食、刺激物や脂肪分の多い食事などは、胃粘膜を荒らしたり、胃酸分泌を促進したりして潰瘍発生のリスクを高めます。
喫煙・飲酒
喫煙は、胃酸分泌を促進したり、胃粘膜の血流を低下させたりして潰瘍発生のリスクを高めます。
また、過剰な飲酒は胃粘膜を荒らしたり、胃酸分泌を促進したりして、潰瘍発生のリスクを高めます。
治療法
内服薬
胃酸分泌抑制薬(ボノプラザンやエソメプラゾールなど)や、胃粘膜修復薬を処方します。
ピロリ菌除菌療法
ピロリ菌感染が陽性の場合は、薬物による除菌治療を行います。
除菌することで、再発を防ぐことができます。
止血処置が必要な場合
潰瘍からの出血を認める場合は、止血処置が必要となる場合があります。
止血が難しい場合は、高度医療機関へ救急搬送となる場合もあります。
内視鏡治療・手術
潰瘍が大きくなって出血が止まらない場合、または穿孔(穴が開く)などの合併症を起こしている場合は、内視鏡治療や手術が必要になることがあります。
胃がんとの関連性
胃潰瘍自体は胃がんに直接つながることはありませんが、胃がんは胃潰瘍と見分けがつきにくいことがあるため注意が必要です。
胃がんが否定できない場合は、胃潰瘍治療後に再度胃カメラ検査をして、生検を行う場合もあります。
また、ピロリ菌感染は胃がんのリスクを高めることがわかっています。
ピロリ菌は胃粘膜に炎症を起こし、慢性胃炎や胃潰瘍・十二指腸潰瘍の原因となります。
慢性胃炎は長期化すると、胃粘膜が萎縮して、胃がんを発症しやすくなります。
当院では、患者さんの症状や病歴を丁寧に伺い、必要な検査・正確な診断を行います。
また、新しい内視鏡を用いた内視鏡検査を行い、病態を精査します。
ピロリ菌感染が陽性の場合は、適切な除菌治療を行います。
その他、不安なことやお聞きになりたいことがあればお気軽にご相談ください。
お問い合わせ
胃十二指腸潰瘍に関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
機能性ディスペプシア
はじめに
機能性ディスペプシアは、胃の痛みや不快感などの症状が現れていて、内視鏡検査などで胃や食道、十二指腸などの器質的な疾患が見当たらない病気です。
代表的な症状
- 胃もたれ
- 胸やけ
- 吐き気
- げっぷ
- 早期満腹感
原因
機能性ディスペプシアの原因は複雑に絡み合っており、まだ完全には解明されていません。
- 胃運動機能の障害
- 胃知覚機能の障害
- ストレス
- 生活習慣
などが関係していると考えられています。
診断
内視鏡検査などを行って、他の疾患を除外することで診断します。
検査項目
- 血液検査
- 上部消化管内視鏡検査
- 腹部エコー検査
当院では、嘔吐反射が起こりにくい経鼻内視鏡を用いますので、楽に検査が受けられます。
また、ご安心いただけますよう事前に丁寧な説明をさせていただきます。
治療法
機能性ディスペプシアはさまざまな要因が影響していると考えられるため、完治が難しい場合もありますが、できるだけ症状を改善し、日常生活に支障が出ないようにすることが重要です。
ピロリ菌感染症の場合は、ピロリ菌除菌を行います。
生活習慣の改善
- バランスの良い食事
- 規則正しい食生活
- よく噛んで食べる
- 暴飲暴食を避ける
- 適度な運動
- 禁煙
- ストレス解消
薬物療法
- 胃運動機能を改善する薬
- 胃酸分泌を抑制する薬
- 漢方薬
- 抗うつ薬
- 抗不安薬 (症状が強い場合)
お問い合わせ
機能性ディスペプシアに関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
炎症性腸疾患
(潰瘍性大腸炎、クローン病)
はじめに
炎症性腸疾患は、消化管に慢性的な炎症が起こる病気の総称で、潰瘍性大腸炎とクローン病が代表的な疾患です。
潰瘍性大腸炎
潰瘍性大腸炎は、大腸の粘膜に炎症や潰瘍ができる慢性的な疾患です。
炎症は直腸から始まり、連続的に大腸全体に広がることが多いとされています。
代表的な症状
- 頻回の血便や粘血便
- 腹痛や下痢
- 体重減少
- 発熱
- 全身倦怠感
原因・診断
潰瘍性大腸炎の正確な原因は不明ですが、遺伝的素因、環境因子、免疫システムの異常などが複雑に絡み合っていると考えられています。
特徴的な症状や身体所見、血液検査、便検査、大腸内視鏡検査などを総合的に評価して診断します。
大腸内視鏡検査では、粘膜の炎症や潰瘍の状態を直接観察することができます。
潰瘍性大腸炎を疑った場合、大腸内視鏡検査を施行し生検にて確定診断に至る、という流れが一般的です。
治療法
薬物療法
5-アミノサリチル酸製剤や、ステロイド、免疫調節薬など
外科手術
重症例では、生物学的製剤の使用や外科手術が必要になることがあります。
食事療法
症状に応じた食事療法も重要です。
クローン病
クローン病は、消化管のあらゆる部位に炎症や潰瘍ができる慢性的な疾患です。
口から肛門までの消化管の、どの部位にも炎症が生じます。
潰瘍性大腸炎と異なり非連続性に病変が拡がるのが特徴的です。
代表的な症状
- 腹痛や下痢
- 体重減少
- 発熱
- 肛門部の痛みや腫れ
- 関節痛や皮膚症状
原因・診断
クローン病の正確な原因は不明ですが、遺伝的素因、食事や嗜好品などの環境因子、免疫システムの異常などが複雑に関与していると考えられています。
症状や身体所見、血液検査、便検査、内視鏡検査、画像検査などを総合的に評価して診断します。小腸や大腸の内視鏡検査では、炎症や潰瘍の状態を直接観察することができます。
クローン病では小腸のみにしか所見がない場合もありますが、小腸内視鏡検査は高度な技術と機器が必要となるため、すべての医療機関で施行できるわけではありません。
必要と判断される場合は大学病院などの高度医療機関にご紹介いたします。
治療法
薬物療法
5-アミノサリチル酸製剤や、ステロイド、免疫調節薬など
外科手術
重症例では、生物学的製剤の使用や外科手術が必要になることがあります。
栄養療法
病気の管理に非常に重要な役割を果たします。
お問い合わせ
炎症性腸疾患に関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
感染性胃腸炎
はじめに
感染性胃腸炎は、細菌やウイルス、寄生虫などの病原体が胃や腸に感染して引き起こされる炎症性疾患です。
主に下痢、腹痛、発熱、嘔吐などの症状を伴います。
原因となる病原体は、食事や水、接触感染などを通じて体内に侵入します。
原因
感染性胃腸炎の主な原因としては以下が挙げられます。
細菌
- サルモネラ菌
- カンピロバクター菌
- 病原性大腸菌
- 赤痢菌
- ビブリオ菌
- エルシニア菌
- ウェルシュ菌
- 黄色ブドウ球菌
- ボツリヌス菌
- リステリア菌 など
ウイルス
- ノロウイルス
- ロタウイルス
- アデノウイルス など
寄生虫
- ジアルジア
- アメーバ など
細菌感染の詳細
- サルモネラ菌
- 感染経路
汚染された食物(特に生卵、生肉、乳製品)や汚れた水、動物との接触。 - 症状
下痢、発熱、腹痛、嘔吐。重症の場合、脱水や血液感染を引き起こすことがあります。
- 感染経路
- カンピロバクター菌
- 感染経路
生や加熱が不十分な鶏肉、汚染された水、未殺菌の乳製品。 - 症状
発熱、腹痛、下痢。血便を伴うこともあります。また、稀ですがギラン・バレー症候群という神経疾患の原因となることがあります。
- 感染経路
- 病原性大腸菌
- 感染経路
汚染された食物(特に生野菜、生肉)、汚れた水、感染者との接触。 - 症状
激しい水のような下痢、腹痛、嘔吐。特にO-157などの危険な種類の出血性大腸菌では、出血を伴う重い下痢や腎不全を来たし、命に係わる可能性もあります。
- 感染経路
- 赤痢菌
- 感染経路
汚染された食物や水、感染者との接触。 - 症状
激しい腹痛、発熱、血が混じった下痢。重症の場合、脱水やけいれんを引き起こすことがあります。
- 感染経路
- ビブリオ菌
- 感染経路
汚染された海産物(特に生牡蠣や貝類)、汚れた海水。 - 症状
激しい水のような下痢、腹痛、嘔吐。時には発熱や血が混じることもあります。
- 感染経路
- エルシニア菌
- 感染経路
汚染された食物(特に豚肉やその加工品)、汚れた水、未殺菌の乳製品。 - 症状
発熱、腹痛、下痢。右下腹部の痛みが虫垂炎と間違われることがあります。
- 感染経路
食中毒
食中毒も感染性胃腸炎の一種であり、汚染された食物や水を摂取することで発症します。
特に以下の細菌が原因となります。
- 黄色ブドウ球菌
- 感染経路
手や皮膚の傷口から食物に触れることで汚染されます。特に、調理後に常温で長時間放置された食物が危険です。 - 症状
突然の激しい嘔吐、腹痛、下痢。通常、感染後1~6時間で症状が現れます。
- 感染経路
- ウェルシュ菌
- 感染経路
汚染された食物(特に調理後に常温で長時間保存された肉料理など)。 - 症状
突然の腹痛、激しい下痢。通常、発熱は見られません。感染後6~24時間で症状が現れます。
- 感染経路
- ボツリヌス菌
- 感染経路
汚染された缶詰や真空パックされた食物。 - 症状
重篤な神経症状(視力障害、言語障害、筋力低下)が特徴で、場合によっては呼吸困難を引き起こすことがあります。通常、感染後12~36時間で症状が現れます。
- 感染経路
- リステリア菌
- 感染経路
未殺菌の乳製品、生ハムやスモークサーモンなどの加工食品。 - 症状
発熱、筋肉痛、嘔吐、下痢。特に妊婦や免疫力が低下している人に重篤な影響を与えることがあります。感染後数日から数週間で症状が現れます。
- 感染経路
診断
感染性胃腸炎の診断は、患者の症状や病歴を基に行われます。さらに、便検査や血液検査を行い、病原体の特定を行います。
治療
脱水に対する点滴や、必要に応じて抗生物質投与を行います。
水分補給
脱水を防ぐために経口補水液や水分を多く摂取します。
薬物療法
必要に応じて抗生物質や抗ウイルス薬を使用します。
食事療法
消化に良い食事を摂ることで胃腸の負担を軽減します。
予防
感染性胃腸炎の予防には以下の点が重要です。
- 手洗いの徹底
- 衛生的な食品の取り扱い
- 清潔な水の使用
- 予防接種の実施(特定の病原体に対して)
当院での対応
当院では、感染性胃腸炎の診断から治療まで一貫して対応しております。
脱水症状のある方は処置室のベッドにてお休みいただきながらの点滴や抗生物質投与も可能です。
迅速な検査と適切な治療を提供し、患者さんの早期回復をサポートいたします。
お問い合わせ
感染性胃腸炎に関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
大腸憩室・憩室炎・憩室出血
大腸憩室
はじめに
大腸憩室は、大腸の壁に袋状の膨らみ(憩室)が形成される状態です。憩室自体は症状を伴わないことが多いですが、炎症や感染を起こすと憩室炎となり、痛みやその他の症状を引き起こします。
原因
大腸憩室の主な原因としては以下が挙げられますが確実なものではなく、互いに影響しあっているといわれています。
加齢
加齢により大腸の壁が弱くなることで憩室が形成されやすくなる可能性があります。
食生活
繊維質の少ない食事や便秘が、憩室の形成に寄与する可能性があります。
遺伝的要因
家族に憩室の患者さんがいる場合、リスクが高まるという報告もあります。
診断
大腸憩室の診断は、以下の方法で行われます。
内視鏡検査
大腸カメラを使って直接憩室を観察します。
CT検査
大腸の断面を詳細に確認します。
X線検査
バリウムを使ったX線検査で憩室を確認します。
治療法
大腸憩室の治療は通常、症状がない場合は特に必要ありませんが、以下の方法で予防や軽減を図ることができます。
食事療法
繊維質の多い食事を摂ることで便秘を予防し、憩室の形成を抑えます。
水分摂取
十分な水分を摂ることで便を柔らかく保ちます。
運動
規則的な運動は消化管の健康を促進します。
憩室炎(けいしつえん)
はじめに
憩室炎は、大腸の憩室に炎症や感染が起こる状態です。これにより強い腹痛や発熱、消化器症状が現れます。
原因
憩室炎の主な原因は、以下の通りです。
糞便の滞留
憩室に糞便が溜まり、炎症や感染を引き起こします。
食物片の詰まり
憩室に食物片が詰まることも原因となります。
細菌感染
憩室に細菌が繁殖することで炎症が生じます。
診断
憩室炎の診断は、以下の方法で行われます。
問診と身体診察
患者の症状と腹部の触診を行います。
血液検査
炎症の有無を確認します。
CT検査
炎症や感染の程度を確認します。
治療法
憩室炎の治療は、症状の重さによって異なりますが、以下の方法が一般的です。
抗生物質
細菌感染を治療します。
絶食
一時的に食事を控え、腸を休めます。
水分補給
点滴や経口で十分な水分を補給します。
痛みの管理
必要に応じて鎮痛剤を使用します。
重症の場合
手術が必要となることもあります。
予防
憩室炎の予防については明確な方法が確立されていない部分もありますが、以下の点が推奨されます。
- 繊維質の多い食事
- 十分な水分摂取
- 規則的な運動
- 便秘の予防と管理
憩室出血(けいしつしゅっけつ)
はじめに
憩室出血は、大腸憩室からの出血が原因で起こる状態です。特に大腸の右側(上行結腸)にある憩室からの出血が多いとされています。憩室出血は突然大量の出血を伴うことがあり、緊急の対応が必要です。
原因
憩室出血の主な原因は以下の通りです。
憩室壁の血管損傷
憩室壁が弱くなり、血管が破れることで出血が起こります。
炎症
憩室炎による炎症が出血の引き金となることがあります。
圧力の変動
大腸内の圧力が急激に変動することで血管が破れることがあります。
診断
憩室出血の診断は、以下の方法で行われます。
内視鏡検査
大腸カメラで出血部位を直接確認します。
CT検査
出血の場所と程度を特定します。
血液検査
貧血の有無を確認します。
治療法
憩室出血の治療は、出血の程度や原因に応じて異なりますが、以下の方法が一般的です。
内視鏡的止血
内視鏡を使って出血部位を直接止血します。
輸血
大量出血がある場合は輸血が必要となります。
手術
内視鏡で止血できない場合や再発する場合は手術が行われます。
予防
憩室出血の予防についても明確な方法が確立されていない部分がありますが、以下の点が推奨されます。
- 繊維質の多い食事
- 十分な水分摂取
- 定期的な健康診断と生活習慣管理
当院での対応
当院では、大腸憩室、憩室炎、および憩室出血の診断から治療まで対応しております。
ただし、出血量が多い場合などは速やかに連携している近隣の大学病院などへご紹介させていただきます。
迅速な検査と適切な治療を提供し、患者さんの健康をサポートいたします。
お問い合わせ
大腸憩室、憩室炎、および憩室出血に関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
虚血性腸炎
はじめに
虚血性腸炎は、大腸の血流が一時的に不足することによって引き起こされる炎症性疾患です。これにより、大腸の粘膜に障害が起こり、腹痛や下痢、出血などの症状が現れます。一般的には一過性で自然に治癒することが多いですが、重症化する場合もあります。
代表的な症状
虚血性腸炎の症状は以下の通りです。
- 腹痛
- 血便
- 下痢
- 発熱
- 吐き気
原因
虚血性腸炎の主な原因としては以下が挙げられます。
血管の硬化や狭窄
動脈硬化や血管の狭窄により血流が低下します。
血栓や塞栓
血管が血栓や塞栓で詰まることで血流が遮断されます。
低血圧
急激な血圧低下によって血流が不足することがあります。
薬物の影響
血管収縮薬や利尿薬の使用が関与することがあります。
診断
虚血性腸炎の診断は、以下の方法で行われます。
問診と身体診察
患者の症状と病歴を詳しく聞きます。
内視鏡検査
大腸カメラで大腸の状態を直接観察します。
CT検査
大腸の血流状態を確認し、虚血の範囲を特定します。
血液検査
炎症や貧血の有無を確認します。
治療
虚血性腸炎の治療は、症状の重さによって異なりますが、以下の方法が一般的です。
安静
症状が軽い場合、安静にして様子を見ます。
絶食
腸を休めるために一時的に食事を控えます。
水分補給
点滴や経口で十分な水分を補給します。
抗生物質
感染予防のために抗生物質を使用することがあります。
痛みの管理
必要に応じて鎮痛剤を使用します。
重症の場合
外科的治療が必要となることもあります。
予防
虚血性腸炎の予防については明確な方法が確立されていない部分もありますが、以下の点が推奨されます。
- バランスの取れた食事
- 規則的な運動
- 血圧管理
- 禁煙
- 定期的な健康診断
当院での対応
当院では、虚血性腸炎の診断から治療まで一貫して対応しております。
また入院が必要な状態であれば、愛知医科大学病院等、連携施設への紹介を考慮します。
迅速な検査と適切な治療を提供し、患者さんの健康をサポートいたします。
お問い合わせ
虚血性腸炎に関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
過敏性腸症候群
はじめに
過敏性腸症候群(IBS)は、消化管の機能異常により腹痛や腹部不快感、便通異常(下痢、便秘、またはその両方)が慢性的に続く状態を指します。IBSは消化管の構造に異常がないため診断が難しいことがありますが、生活の質に大きな影響を及ぼすことがあります。
代表的な症状
過敏性腸症候群の症状は以下の通りです。
- 腹痛または腹部不快感
(通常は排便後に軽減します) - 下痢または便秘、またはその両方の繰り返し
- 腹部の膨満感やガス
- 粘液が混じった便
原因
過敏性腸症候群の正確な原因は不明ですが、以下の要因が関与していると考えられています。
ストレスや精神的要因
ストレスや不安がIBSの症状を悪化させることがあります。
食事
特定の食べ物(脂肪分が多い食事、乳製品、カフェインなど)が症状を引き起こすことがあります。
腸内細菌の異常
腸内フローラのバランスの乱れがIBSに関与していることがあります。
過敏な腸の反応
腸の動きや感覚が過敏になることがあります。
診断
過敏性腸症候群の診断は、他の疾患を除外するために行われる以下の方法を含みます。
問診と身体診察
症状や病歴を詳しく聞きます。
便検査
感染や炎症を確認します。
血液検査
炎症や貧血の有無を確認します。
内視鏡検査
必要に応じて大腸カメラで大腸の状態を確認します。
治療法
過敏性腸症候群の治療は、症状の軽減と生活の質の向上を目的とし、以下の方法が一般的です。
食事療法
食事内容の見直し(低FODMAP食など)が推奨されます。
薬物療法
症状に応じて、以下の薬が使用されることがあります。
- イリボー(ラモセトロン)
下痢型IBSに対して効果があります。 - コロネル(メペンゾラート)
IBSにおける便通異常(下痢、便秘)および消化器症状に対して効果があります。 - リンゼス(リナクロチド)
便秘型IBSに効果的で、副作用として下痢が報告されています。 - 抗うつ薬
低用量で使用され、腸の痛みを和らげます。 - 漢方薬
小建中湯、大建中湯、桂枝加芍薬湯などが症状緩和に有効とされています。
ストレス管理
ストレスを軽減するためのカウンセリングやリラクゼーション法が有効です。
生活習慣の改善
規則的な運動や十分な睡眠が推奨されます。
予防
過敏性腸症候群の予防には以下の点が重要です。
- ストレスの管理
- バランスの取れた食事
- 規則的な運動
- 十分な睡眠
- 適度な水分摂取
当院での対応
当院では、過敏性腸症候群の診断から治療まで一貫して対応しております。患者さんの症状に合わせた個別の治療プランを提供し、生活の質の向上をサポートいたします。
お問い合わせ
過敏性腸症候群に関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
大腸ポリープ
はじめに
大腸ポリープとは、大腸の粘膜にできる隆起性の病変です。
多くは良性ですが、特に腫瘍性ポリープ(腺腫)は放置すると大腸がんに進行する可能性があります。
そのため、定期的な検査を受け、早期発見・治療を行うことが大切です。
代表的な症状
大腸ポリープの多くは無症状ですが、次のような症状が現れることがあります。
- 血便(便に血が混じる、または黒っぽい便が出る)
- 便秘や下痢などの排便習慣の変化
- 腹痛や腹部の不快感
原因とリスク要因
大腸ポリープの発生には、次のような要因が関係しています。
- 加齢:年齢が上がるにつれて発生率が高くなります。
- 食生活:高脂肪・低食物繊維の食事はリスクを高めます。
- 遺伝的要因:家族に大腸ポリープや大腸がんの方がいる場合、発生しやすくなります。
- 生活習慣:喫煙、過度の飲酒、運動不足などが影響します。
大腸ポリープの癌化リスクと検査の重要性
大腸ポリープの中でも、特に「腺腫」と呼ばれるタイプは、サイズが大きくなるにつれてがん化のリスクが高まります。
特に10mm以上の腺腫性ポリープはがんになる確率が高くなるため、早めに発見し、適切に切除することが大切です。
しかし、ポリープは小さいうちはほとんど無症状のため、自覚症状がない段階で定期的に大腸内視鏡検査を受けることが、がん予防のために最も有効な方法です。
便潜血検査ではポリープがあっても陰性となることがあるため、40歳以上の方や家族に大腸がんの既往がある方は、定期的な大腸内視鏡検査を受けることをおすすめします。
検査・診断
大腸ポリープを発見するために、以下の検査を行います。
- 大腸内視鏡検査:最も確実な検査方法であり、ポリープの発見と同時に切除も可能です。
- 便潜血検査:便中の微量な血液を調べる検査です。陽性の場合は内視鏡検査を行うことが推奨されます。
※便潜血検査が陰性であっても、ポリープや早期癌が見つかることがあります。
症状がなくても40歳以上の方は一度内視鏡検査を受けておくことを推奨します。
治療法
発見されたポリープは、大きさや性質に応じて次のような方法で治療します。
- 内視鏡的切除(ポリペクトミー・内視鏡的粘膜切除術(EMR)・内視鏡的粘膜下層剥離術(ESD))
小さなポリープは内視鏡を用いて日帰りで切除が可能です。 - 外科的手術
大きなポリープや悪性の疑いがある場合、腹腔鏡手術などで外科的切除を行うことがあります。
予防法
大腸ポリープの予防には、次のような生活習慣の改善が大切です。
- 定期的な検査を受ける(特に40歳以上の方や家族歴がある方)
- バランスの良い食事を心がける(食物繊維を積極的に摂取)
- 適度な運動を行う
- 禁煙・節酒を意識する
当院での対応
ながお内科クリニックでは、内視鏡専門医が最新の設備を用いた苦痛の少ない大腸内視鏡検査を行い、大腸ポリープの早期発見・治療に努めています。
検査をご希望の方や健康診断で異常を指摘された方は、お気軽にご相談ください。
お問い合わせ
大腸ポリープに関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
生活習慣病
糖尿病
はじめに
近年、生活習慣の変化、肥満の増加、人口高齢化などにより、糖尿病の患者数は増加傾向にあります。
糖尿病は、体内のインスリン分泌量が少なくなったり、上手く働かなくなったりすることで、血糖値が普段より高くなる病気です。
インスリンは膵臓の細胞(膵β細胞)から分泌され、唯一血糖値を下げる働きをもったホルモンです。
糖尿病の方は、インスリンの分泌量が少なくなっているタイプと、インスリンに対する体の感受性が低下しているタイプ、またはその両方が異常になるタイプの方がいます。
これらの異常により、血糖値が高くなり、全身にさまざまな影響を与えます。
糖尿病の種類
糖尿病は、主に以下の4つのタイプに分類されます。
1型糖尿病
膵臓の細胞(膵β細胞)が破壊されて、インスリンを分泌することができなくなり発症します。
1型糖尿病の原因はまだはっきりしていませんが、遺伝因子やウイルス感染などが誘因となり、〝自己免疫〟と呼ばれる機序(外から体に入ってきた細菌やウイルスを攻撃して本来体を守る免疫という仕組みが、自分の膵β細胞を攻撃してしまう)が関与していると考えられています。
多くの方で、外からインスリンを注射しないと生命の危機に瀕するようなインスリン欠乏状態となります。
1型糖尿病は病状の進行スピードによって、更に3つに分類(急性発症1型糖尿病、緩徐進行1型糖尿病、劇症1型糖尿病)されます。
治療方法はいずれもインスリン注射が主になってきます。
2型糖尿病
インスリンによる血糖低下作用が低下していることと、膵β細胞からのインスリン分泌が不十分なこと、その両方の異常があり血糖値が上がります。
2型糖尿病の原因もはっきりしていませんが、遺伝因子とともに生活習慣・外部要因などが関与して発症すると考えられています。
1型糖尿病に比べゆっくりと進行する場合が多く、治療にはインスリン治療を必要としないケースも多々あります。
その他特定の機序・疾患によるもの
遺伝子の異常、内分泌系の病気、膵炎や肝炎などの他の病気が原因で発症します。
妊娠糖尿病
妊娠中にはじめて見つかるまたは発症した、糖尿病にいたっていない糖代謝異常を、妊娠糖尿病といいます。
妊娠中はわずかな高血糖でも胎児に影響を与えるため、厳密な血糖管理が必要となります。
糖尿病の合併症
初期のころは血糖値が高くても自覚症状がほとんどないため、長期間血糖値が高い状態を放置してしまう人が少なくありません。高血糖の状態が長く続くと、全身にさまざまな合併症が起こってきます。
急性合併症
- 糖尿病性ケトアシドーシス
- 高浸透圧高血糖状態
また、その他の急性合併症としては、乳酸アシドーシス、低血糖性昏睡などがあります。いずれも生命にかかわる危険な状態で、意識障害などの症状が出現し、緊急治療が必要になります。
慢性合併症
細小血管合併症
糖尿病に特徴的な細い血管に起こる合併症で「三大合併症」と言われています。
- 糖尿病性神経障害
感覚・運動神経障害、自律神経障害などが出てきます。
感覚・運動神経障害により、足のしびれ、冷え、つり(こむら返り)などが起こります。
また自律神経障害により、起立性低血圧、それによる転倒リスクの増加、膀胱機能障害、勃起障害(ED)、胃の蠕動運動障害などの症状が出ることがあります。 - 糖尿病網膜症
網膜の血管がダメージを受けて、視力低下や失明につながる状態です。眼科を受診していただき、適切な検査や治療を受けていただけるようにしています。
また異常がない場合も定期的に眼科受診が必要になります。 - 糖尿病性腎症
腎臓の機能が低下する状態です。
糖尿病で高血糖状態が続くと、腎臓のろ過機能を担う糸球体を形作る毛細血管が損傷を受け、腎機能が悪化していきます。
腎機能が極端に低下し、腎不全とよばれる状態になると、透析治療が必要となる場合があります。
最近では、新規に透析治療を始める人の中で最も多い原因が糖尿病腎症であり、全体の40%程度を占めているといわれています。
大血管合併症
全身の太い血管に動脈硬化が起きます。
動脈硬化が進行すると、脳梗塞、狭心症や心筋梗塞、足の動脈が詰まる閉塞性動脈硬化症などが起きます。
これらは糖尿病の特徴的な症状ではなく、脂質異常症、高血圧症、高尿酸血症や肥満、加齢なども増悪因子となります。
その他
感染症や認知症、歯周病、虫歯等、さまざまな症状が起こります。
治療法
糖尿病の治療は、血糖値をコントロールするだけでなく、合併症を予防することが目的です。
食事療法、運動療法、薬物療法を3本柱とします。
また、合併症予防のために、血圧や体重管理、悪玉コレステロール値や中性脂肪、尿酸値等の管理も行います。
食事療法
3本柱のなかでも、基本は食事療法です。
食事療法がしっかりしていないと、ほかの治療をしてもあまり効果がありません。
食事療法は、自分にあったエネルギー量(カロリー)の中で、栄養バランスの良い食事をとること、つまり本来あるべき姿の食生活に立ち返るということです。
当院では、2名の管理栄養士が在籍しており、栄養相談を行っていきます。
過剰な摂取カロリーの制限をすればいいわけではありません。
必要な栄養素を過不足なく摂取することが原則です。
しかし、無理をしても長くは続かず、人生がつまらないものになってしまっては意味がありません。
専門的なアドバイスを行い、無理なく適切な内容の食事療法を続けていけるようにサポートいたします。
運動療法
インスリンの効果を高めて血糖値を下げるためには、有酸素運動と、週2〜3回行うレジスタンス運動を同時に行うことがすすめられています。
- 有酸素運動
散歩・ジョギング・ラジオ体操・自転車エルゴメーター・水泳などの、ゆっくりと十分に息を吸い込みながら全身の筋肉を使う運動です。 - レジスタンス運動
おもりや負荷に対して行う運動で、無酸素運動に属しますが、筋肉量を増加し筋力を増強する効果が期待できます。
運動療法は糖尿病の状態によっては、避けたほうがいい場合や、治療内容によっては、運動するタイミングなど、注意するべきこともあります。
当院では患者さんお一人おひとりに応じて適切な運動療法を指導いたします。
薬物療法
- 経口薬による治療
血糖値を下げる飲み薬のことを「経口血糖降下薬」といいます。
経口血糖降下薬には、糖尿病の状態や原因にあわせてさまざまな種類があります。
患者さんの年齢や罹病期間、合併症の有無、ライフスタイルなどを考慮し、最も適切な内服薬をご提案いたします。 - 注射薬による治療
注射薬には、インスリンとインクレチン作用を強めるGLP-1受容体作動薬、GIP/GLP-1受容体作動薬があります。 - インスリン治療
インスリン治療は、自己注射によってインスリンを補う治療法です。
インスリンの分泌量が極端に減る1型糖尿病の場合、自己注射でインスリンを補うインスリン治療が必須です。
2型糖尿病の場合、生活習慣の改善や服薬による薬物療法で血糖コントロールができない場合にインスリン治療を導入するケースがほとんどでしたが、現在は早期にインスリン治療を導入していくケースも増えてきました。
早期にインスリン治療を行うメリットとしては、オーバーワークになっていた膵臓を休ませることができ、膵臓の機能を回復させ、インスリン注射をやめても正常な血糖コントロールを取り戻せる可能性があります。
また、その他にインスリンを使用するケースとしては、急性合併症(ケトアシドーシスなど)があるときや、病気になったとき、手術を受けるとき、また妊娠中、腎機能や肝臓の働きが悪いときなどがあります。
お問い合わせ
糖尿病に関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
高血圧
はじめに
高血圧は、血液が血管壁に対して過剰な圧力をかける状態です。持続的な高血圧は、心臓病、脳卒中、腎臓病などの深刻な健康問題を引き起こすリスクがあります。高血圧は「サイレントキラー」とも呼ばれ、多くの人が自覚症状がないまま進行します。
原因
高血圧の原因は多岐にわたり、以下の要因が関与しています。
遺伝的要因
家族に高血圧の既往がある場合、リスクが高まります。
食事
高塩分、高脂肪、低カリウムの食事がリスクを高めます。
生活習慣
喫煙、過度の飲酒、運動不足が影響します。
ストレス
長期間にわたるストレスも高血圧の原因となります。
その他の疾患
糖尿病や腎臓病などが高血圧を引き起こすことがあります。
診断
高血圧の診断は、以下の方法で行われます。
血圧測定
定期的な血圧測定が重要です。診療所での測定や家庭用血圧計を使用します。
24時間血圧モニタリング
より正確な評価を行うため、24時間の血圧測定を行うことがあります。
血液検査
他の疾患が原因でないかを確認するために行います。
尿検査
腎臓の機能を確認するために行います。
治療
高血圧の治療は、ライフスタイルの改善と薬物療法が中心となります。
ライフスタイルの改善
食事療法
DASH食(Dietary Approaches to Stop Hypertension)が推奨されます。低塩分、高カリウムの食事を心がけます。
運動
規則的な有酸素運動が血圧を下げるのに役立ちます。
体重管理
健康的な体重を維持することが重要です。
禁煙
喫煙は血圧を上げるため、禁煙が推奨されます。
ストレス管理
リラクゼーション法や趣味などでストレスを軽減します。
薬物療法
以下の薬が使用されることがあります。
利尿薬
体内の余分な塩分と水分を排出し、血圧を下げます。
ACE阻害薬
血管を拡張し、血圧を下げます。
ARB(アンジオテンシンII受容体拮抗薬)
血管を拡張し、血圧を下げます。
カルシウム拮抗薬
血管を拡張し、血圧を下げます。
β遮断薬
心拍数を減少させ、血圧を下げます。
予防
高血圧の予防には以下の点が重要です。
- バランスの取れた食事(低塩分、高カリウム)
- 規則的な運動
- 禁煙
- 適度な飲酒
- ストレスの管理
- 定期的な血圧測定
当院での対応
当院では、高血圧の診断から治療まで一貫して対応しております。患者さんの症状やリスク要因に応じた個別の治療プランを提供し、健康管理をサポートいたします。定期的なフォローアップを行い、生活習慣の改善や薬物療法を通じて血圧のコントロールを目指します。
お問い合わせ
高血圧に関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
脂質異常症
はじめに
脂質異常症は、血液中の脂質(コレステロールやトリグリセリド)の濃度が正常範囲を超えて異常に高くなる状態です。これにより動脈硬化が進行し、心臓病や脳卒中のリスクが増加します。生活習慣の改善と適切な治療が必要です。
原因
脂質異常症の原因は多岐にわたり、以下の要因が関与しています。
遺伝的要因
家族に脂質異常症や心血管疾患の既往がある場合、リスクが高まります。
家族性高コレステロール血症(FH)
遺伝による高コレステロール血症で、若年層から高コレステロールを示し、動脈硬化や心血管疾患のリスクが非常に高くなります。
食事
高脂肪・高コレステロールの食事がリスクを高めます。
生活習慣
運動不足、喫煙、過度の飲酒が影響します。
その他の疾患
糖尿病や甲状腺機能低下症などが脂質異常症を引き起こすことがあります。
診断
脂質異常症の診断は、以下の方法で行われます。
血液検査
総コレステロール、LDLコレステロール、HDLコレステロール、トリグリセリドの値を測定します。
身体診察
皮膚や眼の黄色腫など、脂質異常に関連する身体所見を確認します。
治療
脂質異常症の治療は、生活習慣の改善と薬物療法が中心となります。
生活習慣の改善
食事療法
野菜や果物を多く取り入れ、飽和脂肪酸やトランス脂肪酸の摂取を控えることが推奨されます。
運動
規則的な有酸素運動が脂質の改善に役立ちます。
体重管理
健康的な体重を維持することが重要です。
禁煙
喫煙はHDLコレステロールを低下させるため、禁煙が推奨されます。
適度な飲酒
適度な飲酒はHDLコレステロールを上昇させますが、過度の飲酒は避けるべきです。
薬物療法
以下の薬が使用されることがあります。
スタチン
LDLコレステロールを低下させる薬。
フィブラート
トリグリセリドを低下させ、HDLコレステロールを上昇させる薬。
エゼチミブ
コレステロールの吸収を抑制する薬。
ニコチン酸
LDLコレステロールとトリグリセリドを低下させ、HDLコレステロールを上昇させる薬。
予防
脂質異常症の予防には以下の点が重要です。
- バランスの取れた食事
- 規則的な運動
- 禁煙
- 適度な飲酒
- 定期的な健康診断
当院での対応
当院では、脂質異常症の診断から治療まで一貫して対応しております。
患者さんの症状やリスク要因に応じた個別の治療プランを提供し、健康管理をサポートいたします。
当院では、管理栄養士による栄養指導など多職種連携による包括的なフォローアップを実施しており、患者さんの生活習慣の改善を総合的に支援いたします。
お問い合わせ
脂質異常症に関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
高尿酸血症
はじめに
高尿酸血症は、血液中の尿酸濃度が正常範囲を超えて高くなる状態です。尿酸が高いまま放置されると、関節や腎臓に結晶が沈着し、痛風発作や腎結石、腎障害を引き起こすリスクが増加します。早期発見と適切な管理が重要です。
原因
高尿酸血症の原因は多岐にわたり、以下の要因が関与しています。
遺伝的要因
家族に高尿酸血症や痛風の既往がある場合、リスクが高まります。
食事
プリン体を多く含む食品(肉類、魚介類、アルコール)の摂取がリスクを高めます。
生活習慣
運動不足や過度の飲酒が影響します。
その他の疾患
腎機能障害や代謝異常が高尿酸血症を引き起こすことがあります。
診断
高尿酸血症の診断は、以下の方法で行われます。
血液検査
血清尿酸値を測定します。通常、7.0mg/dL以上が高尿酸血症と診断されます。
尿検査
尿中の尿酸排泄量を測定し、尿酸の代謝異常を確認します。
画像検査
必要に応じてエコーやCTで結石の有無を確認します。
治療法
高尿酸血症の治療は、生活習慣の改善と薬物療法が中心となります。
生活習慣の改善
食事療法
プリン体を多く含む食品の摂取を控え、バランスの取れた食事を心がけます。
運動
規則的な運動が尿酸の代謝を促進します。
体重管理
健康的な体重を維持することが重要です。
適度な飲酒
アルコールの摂取を控えめにします。
水分摂取
十分な水分摂取が尿酸の排泄を促進します。
薬物療法
以下の薬が使用されることがあります。
尿酸生成抑制薬
アロプリノールやフェブキソスタットなど、尿酸の生成を抑制する薬。
尿酸排泄促進薬
ベンズブロマロンなど、尿酸の排泄を促進する薬。
痛風発作治療薬
コルヒチンや非ステロイド性抗炎症薬(NSAIDs)など、痛風発作を緩和する薬。
注意点
痛風発作時には、尿酸低下系の薬剤(尿酸生成抑制薬や尿酸排泄促進薬)は使用しない方が良いとされています。
これは、急激な尿酸値の変動が発作を悪化させる可能性があるためです。発作時の治療は、痛みと炎症を緩和することに焦点を当てます。
予防
高尿酸血症の予防には以下の点が重要です。
- バランスの取れた食事
- 規則的な運動
- 適度な飲酒
- 十分な水分摂取
- 定期的な健康診断
当院での対応
当院では、高尿酸血症の診断から治療まで一貫して対応しております。
患者さんの症状やリスク要因に応じた個別の治療プランを提供し、健康管理をサポートいたします。
当院では、栄養指導など多職種連携による包括的なフォローアップを実施しており、患者さんの生活習慣の改善を総合的に支援いたします。
定期的なフォローアップを行い、生活習慣の改善や薬物療法を通じて尿酸値のコントロールを目指します。
お問い合わせ
高尿酸血症に関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
一般内科疾患
風邪
代表的な症状
- くしゃみ
- 鼻水
- 鼻づまり
- のどの痛み
- 咳
- 痰
- 発熱
- 倦怠感
- 頭痛
- 筋肉痛
原因・予防法
風邪は、ウイルス感染症によって引き起こされます。
主な原因ウイルスとしては、ライノウイルス、インフルエンザウイルス、ヒトメタニューモウイルスなどが挙げられます。手洗い、うがい、マスクの着用、十分な睡眠と休息が予防に効果的です。
治療法
対症療法
症状を緩和するための治療法です。
解熱鎮痛剤、咳止め、鼻水止め、痰の切れをよくする薬などを用います。
休養
十分な睡眠と休息を取ることで、体全体の回復を促します。
水分補給
水やお茶などをこまめに飲んで、脱水症状を防ぎます。
生活習慣の改善
風邪は、一般的に自然に治癒することが多い病気です。しかし、症状が重い場合や、長引く場合は、採血やレントゲンなどの検査が必要となる場合があります。
またインフルエンザや新型コロナウイルス感染症の場合は、重症化する可能性もあります。症状が悪化するようであれば、早めに受診してください。
お問い合わせ
風邪に関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
肺炎
代表的な症状
- 発熱
- 咳
- 痰
- 胸痛
- 息切れ
- 呼吸困難
原因・予防法
肺炎は、肺に細菌、ウイルス、真菌などが感染して起こる炎症性疾患です。
- 肺炎予防接種
肺炎を引き起こす肺炎球菌やインフルエンザウイルスのワクチンを接種することで、これらの細菌、ウイルスによる肺炎を予防することができます。
全て予防できるわけではありませんが、重症化を防ぐなどの効果も報告されております。 - 手洗い・うがい
こまめに手洗い・うがいをして、ウイルスを体内に入れないようにします。 - マスクの着用
人混みや感染者のいる場所では、マスクを着用して感染を防ぎます。 - 十分な睡眠と休息
十分な睡眠と休息を取ることで、免疫力を高め、肺炎にかかりにくくなります。
治療法
鎮咳薬
咳を止めるために、鎮咳薬を投与する場合があります。
解熱鎮痛剤
発熱や痛みを緩和するために、解熱鎮痛剤を投与する場合があります。
抗菌薬
細菌感染症の場合は、抗菌薬を投与します。
抗ウイルス薬
ウイルス感染症の場合は抗菌薬が効かないため、対症療法が基本となりますが、インフルエンザについては抗ウイルス薬を投与します。
酸素療法
呼吸困難がある場合は、酸素療法を行います。
入院治療
症状が重い場合や合併症がある場合は、入院治療が必要になることがあり、必要に応じて高度医療機関、専門医にご紹介いたします。
お問い合わせ
肺炎に関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
アレルギー疾患
アレルギー性鼻炎
代表的な症状
- くしゃみ
- 鼻水
- 鼻づまり
- 目のかゆみ
原因・予防法
アレルギー性鼻炎は、アレルゲンが鼻の粘膜に接触することで、鼻の粘膜が炎症を起こす病気です。
- アレルゲンを避ける
アレルゲンとは、アレルギーを引き起こす物質のことです。ダニ、カビ、花粉などがアレルゲンとして知られています。 - 規則正しい生活
規則正しい生活を送ることで、体内時計が整い、アレルギー反応が起きにくくなります。 - ストレスを減らす
ストレスはアレルギー反応を悪化させるので、ストレスを減らすように心がけましょう。
治療法
抗ヒスタミン薬
アレルギー反応を抑える薬です。
ステロイド薬
鼻の粘膜の炎症を抑える薬です。
抗ロイコトリエン薬
気道の炎症を抑える薬です。
生活習慣の改善
アレルゲンを避ける、規則正しい生活を送る、ストレスを減らすなど、生活習慣を見直すことで症状を改善することができます。
お問い合わせ
アレルギー性鼻炎に関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
甲状腺疾患
甲状腺機能亢進症(甲状腺中毒症)
はじめに
甲状腺機能亢進症は、甲状腺が過剰にホルモン(甲状腺ホルモン)を生成・分泌する状態を指します。これにより、新陳代謝が異常に活発になり、多くの身体機能に影響を与えます。代表的な疾患にはバセドウ病があります。
代表的な症状
甲状腺機能亢進症の症状は以下の通りです。
- 動悸
- 発汗過多
- 体重減少
- 手の震え(振戦)
- 神経質、イライラ
- 疲労感
- 頻便または下痢
- 月経異常
原因
甲状腺機能亢進症の主な原因は以下の通りです。
バセドウ病
自己免疫疾患であり、甲状腺を刺激する抗体(TSH受容体抗体)が過剰に生成されることが原因です。
甲状腺結節
良性または悪性の結節が甲状腺ホルモンを過剰に分泌することがあります。
亜急性甲状腺炎
ウイルス感染後に起こることが多く、甲状腺の炎症が一時的にホルモンの過剰分泌を引き起こします。
その他の原因
高用量のヨウ素摂取や特定の薬剤の影響など。
診断
甲状腺機能亢進症の診断は、以下の方法で行われます。
血液検査
甲状腺ホルモン(T3、T4)および甲状腺刺激ホルモン(TSH)のレベルを測定します。バセドウ病の診断には、TSH受容体抗体(TRAb)も確認します。
画像検査
甲状腺の超音波検査やシンチグラフィーを行い、甲状腺の形態や機能を評価します。
尿検査
必要に応じて、尿中のヨウ素濃度を測定します。
治療
甲状腺機能亢進症の治療は、症状の軽減とホルモンバランスの正常化を目的とします。
薬物療法
抗甲状腺薬
メチマゾールやプロピルチオウラシルなど、甲状腺ホルモンの生成を抑える薬を使用します。
β遮断薬
動悸や振戦を緩和するために使用されます。
放射性ヨウ素治療
放射性ヨウ素を服用し、甲状腺細胞を破壊してホルモンの過剰分泌を抑えます。
手術
甲状腺全摘術または部分切除術が行われることがあります。特に結節がある場合や
他の治療が効果がない場合に選択されます。
生活習慣の改善
ストレス管理やバランスの取れた食事、適度な運動が推奨されます。
予防
甲状腺機能亢進症の予防は難しいですが、以下の点が重要です。
- 定期的な健康診断
- 甲状腺に関連する家族歴の把握
- バランスの取れた食事と適度な運動
- ストレス管理
当院での対応
当院では、甲状腺機能亢進症の診断から治療まで一貫して対応しております。患者様の症状やリスク要因に応じた個別の治療プランを提供し、健康管理をサポートいたします。多職種連携による包括的なフォローアップを実施しており、患者様の生活習慣の改善を総合的に支援いたします。
お問い合わせ
甲状腺機能亢進症に関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
甲状腺機能低下症
はじめに
甲状腺機能低下症は、甲状腺が十分な量のホルモン(甲状腺ホルモン)を生成・分泌しない状態を指します。これにより新陳代謝が低下し、多くの身体機能に影響を与えます。代表的な疾患には橋本病があります。
代表的な症状
甲状腺機能低下症の症状は以下の通りです。
- 倦怠感、疲労感
- 体重増加
- 寒がり
- 便秘
- 乾燥肌
- 抜け毛
- 鬱状態
- 筋肉痛、関節痛
- 浮腫(むくみ) など
原因
甲状腺機能低下症の主な原因は以下の通りです。
橋本病
自己免疫疾患であり、免疫系が甲状腺を攻撃し、ホルモンの生成が減少します。
甲状腺手術後
甲状腺の一部または全部を摘出した後に機能が低下します。
放射線治療後
頭頸部への放射線治療や放射性ヨウ素治療が原因で機能が低下することがあります。
ヨウ素欠乏
食事中のヨウ素が不足すると、甲状腺ホルモンの生成が減少します。
その他の原因
先天性の甲状腺欠損や特定の薬剤(リチウムなど)も原因となることがあります。
診断
甲状腺機能低下症の診断は、以下の方法で行われます。
血液検査
甲状腺ホルモン(T3、T4)および甲状腺刺激ホルモン(TSH)のレベルを測定します。特にTSHの上昇が特徴的です。
抗体検査
橋本病の診断には、抗甲状腺ペルオキシダーゼ抗体(TPO抗体)や抗サイログロブリン抗体(Tg抗体)を確認します。
画像検査
必要に応じて甲状腺の超音波検査を行い、甲状腺の形態を評価します。
治療
甲状腺機能低下症の治療は、甲状腺ホルモンの補充を目的とします。
甲状腺ホルモン補充療法
レボチロキシン(T4)の経口投与が一般的です。患者の症状や血液検査の結果に基づいて投与量を調整します。
定期的なフォローアップ
ホルモン補充療法の効果を評価し、副作用を監視するために、定期的な血液検査が必要です。
予防
甲状腺機能低下症の予防は難しいですが、以下の点が重要です。
- 定期的な健康診断
- ヨウ素の適切な摂取
- 甲状腺に関連する家族歴の把握
当院での対応
当院では、甲状腺機能低下症の診断から治療まで一貫して対応しております。患者さまの症状やリスク要因に応じた個別の治療プランを提供し、健康管理をサポートいたします。当院の強みとして、栄養指導など多職種連携による包括的なフォローアップを実施しており、患者様の生活習慣の改善を総合的に支援いたします。
お問い合わせ
甲状腺機能低下症に関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
甲状腺腫瘍
はじめに
甲状腺腫瘍は、甲状腺に発生する腫瘍で、良性のものから悪性(がん)のものまで様々です。良性の甲状腺腫瘍は一般的に無症状で、治療を必要としないことが多いですが、悪性のものは早期発見と適切な治療が重要です。
代表的な症状
甲状腺腫瘍の症状は以下の通りです。
- 甲状腺のしこり(触診で感じることができる)
- 声のかすれ(声帯神経の圧迫)
- 呼吸困難(気管の圧迫)
- 嚥下困難(食道の圧迫)
- 頸部の腫れや痛み
原因
甲状腺腫瘍の原因は明確にはわかっていませんが、以下の要因が関与していると考えられています。
遺伝的要因
家族に甲状腺腫瘍や甲状腺疾患の既往がある場合、リスクが高まります。
放射線被曝
頭頸部への放射線治療や放射能事故の被曝がリスクを高めます。
ヨウ素摂取の異常
ヨウ素の過剰または不足が腫瘍の発生に影響することがあります。
良性腫瘍
甲状腺腺腫
甲状腺にできる良性の腫瘍で、多くの場合無症状です。経過観察が基本ですが、大きくなる場合や症状が出る場合は手術が考慮されることもあります。
濾胞性腺腫
良性の濾胞性腫瘍であり、甲状腺ホルモンを生成しないことが特徴です。こちらも通常は経過観察が行われます。
悪性腫瘍
乳頭がん
最も一般的な甲状腺がんで、予後が比較的良好です。リンパ節に転移しやすいが、治療に良く反応します。
濾胞がん
乳頭がんに次いで多く、血行性転移を起こしやすいが、手術や放射性ヨウ素治療で効果が期待できます。
髄様がん
カルシトニンを分泌する特殊ながんで、早期発見が重要です。
未分化がん
非常に進行が早く、予後が悪いがんです。
診断
甲状腺腫瘍の診断は、以下の方法で行われます。
問診と身体診察
症状や家族歴を詳しく聞き、甲状腺の触診を行います。
超音波検査
甲状腺のしこりの大きさや性質を確認します。
血液検査
甲状腺ホルモンや腫瘍マーカー(カルシトニン、サイログロブリン)を測定します。
細胞診検査
針吸引生検を行い、しこりの細胞を顕微鏡で観察します。
CTスキャンやMRI
腫瘍の広がりや他臓器への影響を確認します。
治療
甲状腺腫瘍の治療は、腫瘍の性質や進行度に応じて異なります。
良性腫瘍
経過観察が基本ですが、症状が出る場合は手術が考慮されることがあります。
悪性腫瘍
手術、放射線治療、放射性ヨウ素治療、薬物療法が必要です。悪性腫瘍が疑われる場合は、近隣の大学病院や専門医療機関への紹介を行います。
予防
甲状腺腫瘍の予防には以下の点が重要です。
- 定期的な健康診断
- 放射線被曝の回避
- ヨウ素の適切な摂取
- 家族歴の把握と早期検査
当院での対応
当院では、甲状腺腫瘍の初期診断とフォローアップを担当しております。疑わしい症状がある場合、迅速に専門医療機関への紹介を行い、患者様の治療をサポートいたします。また、栄養指導など多職種連携による包括的なフォローアップを実施し、患者様の生活習慣の改善を総合的に支援いたします。
お問い合わせ
甲状腺腫瘍に関するご相談や診察のご予約は、お電話またはWEB予約よりお気軽にお問い合わせください。
TEL:0561-56-1808
